По статистике, острый инфаркт миокарда – одно из самых частых заболеваний сердечно-сосудистой системы в мире. Острый инфаркт – это патология, которая возникает в результате резкого нарушения кровоснабжения (ишемии) одной из сердечных зон.
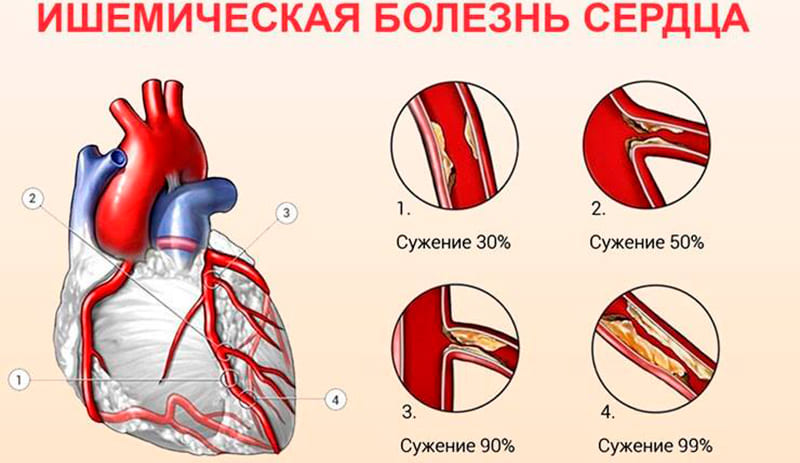
Состояние наступает, когда артерия, питающая сердце, закупоривается тромбом. Дополнительно, сопутствующими факторами выступают сосудистый спазм, высокое артериальное давление, эмболия артерий.
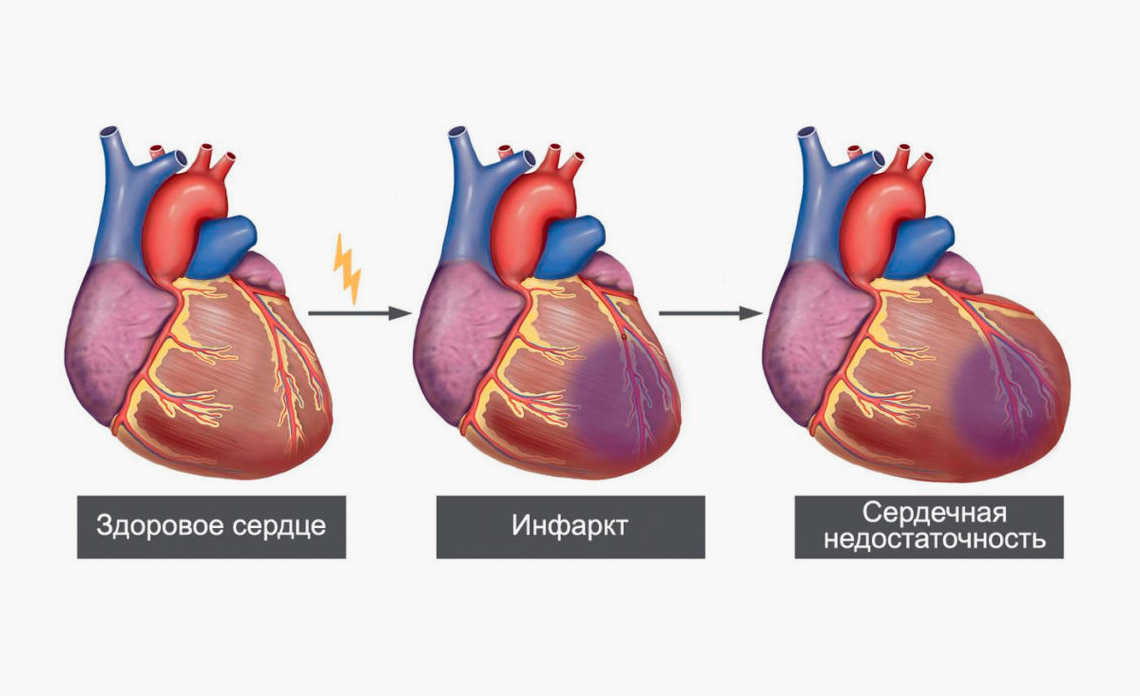
Если у человека присутствует сильная боль в груди, одышка и кожные покровы становятся синюшными – это может быть признак приближающегося инфаркта. Нарушение кровообращения сердце дольше, чем 15 минут вызывает необратимые изменения в тканях органа, а также нарушению сердечной деятельности.
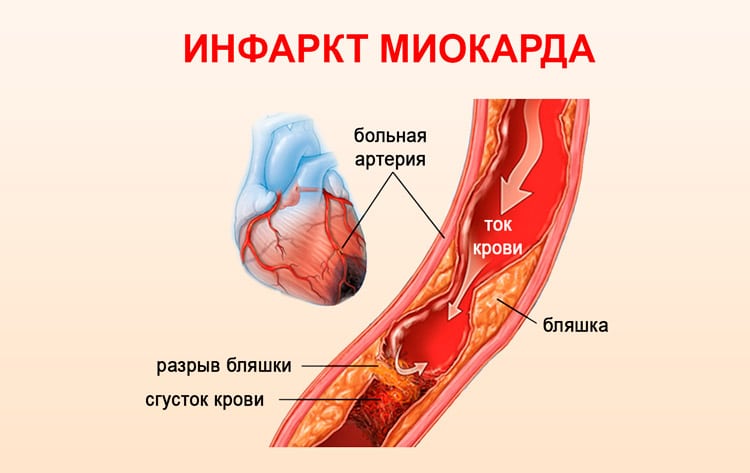
Острая нехватка кислорода приводит к некротическим процессам в кардиоцитах (сердечных клетках), замещению соединительной тканью и формированию крупного рубца.
Мужское население более подвержено заболеваемости инфарктом миокарда по сравнению с женским – до 5 раз. Такая закономерность прослеживается особенно в молодом и среднем возрасте. В то же время, женщины страдают патологией в более позднем возрасте – в среднем после 55 лет.
Такая ситуация может быть связана с гормональными особенностями женского организма, влиянием эстрогена и меньшей склонностью к вредным привычкам.
Основные причины заболевания
К ведущим факторам риска развития патологии можно отнести несколько групп:
- причины, которые поддаются устранению, а именно употребление табака, алкоголь, повышенное артериальное давление, высокое содержания холестерина в крови;
- причины, которые не всегда эффективно поддаются устранению, а именно – сахарный диабет, избыточный вес, период менопаузы, хронический стресс, употребление тугоплавких животных жиров, повышенный уровень гомоцистеина;
- причины, которые не поддаются коррекции или устранению – возрастные изменения, гендерная принадлежность, наследственная предрасположенность.
По этиологии, причины развития заболевания также имеют разделение на:
- поражение атеросклерозом и развитие тромбоза при разрыве бляшки;
- поражение, не связанное с атеросклерозом, вследствие воспалительных процессов - после травм, повреждений радиацией, после расслоения стенок аорты, спазма сосудов, врожденных пороков развития, нарушений в свертывающей системе крови.
Как понять, что у человека острый инфаркт миокарда?
Симптомы и проявления болезни зависят от стадии заболевания:
- предынфарктным – у пациента учащается и усиливаются приступы стенокардии;
- острейший – когда от развития острой ишемии тканей до некроза проходит от 30 минут до 2-3 часов;
- острый – продолжается до 10-12 дней в течение которых некротизированная ткань подвергается миомаляции;
- подострый – формируется рубец, на месте омертвевшей ткани образуется грануляционная;
- постинфарктный – полное созревание рубцовой ткани, адаптация сердечной мышцы.
Какие бывают периоды заболевания
Теперь разберем подробнее, какие симптомы могут сопровождать пациентов в каждый период инфаркта.
Предынфарктный характеризуется развитием кардиальных и некардиальных симптомов, то есть тех, что связаны и не связаны с работой сердца. К первым относятся:
- болевой синдром в области груди;
- появление одышки;
- аритмические проявления.
К несердечным проявлениям относятся:
- сильная слабость;
- гипергидроз;
- периодические головокружения;
- тяжесть и боль в области эпигастрия.
При внешнем осмотре больного, обнаруживается посинение кожных покровов в области губ, ногтей, неравномерный пульс.
В острейшем периоде – боль является наиболее характерным симптомом. Ощущения такие, как будто грудь сдавливают железным кольцом или обручем.
Дополнительно, может присутствовать жжение в груди, режущая боль, кинжального характера. Интенсивность симптомов зависит от размера патологии и возрастных особенностей. Обширный инфаркт характеризуется тяжелыми и длительными приступами.
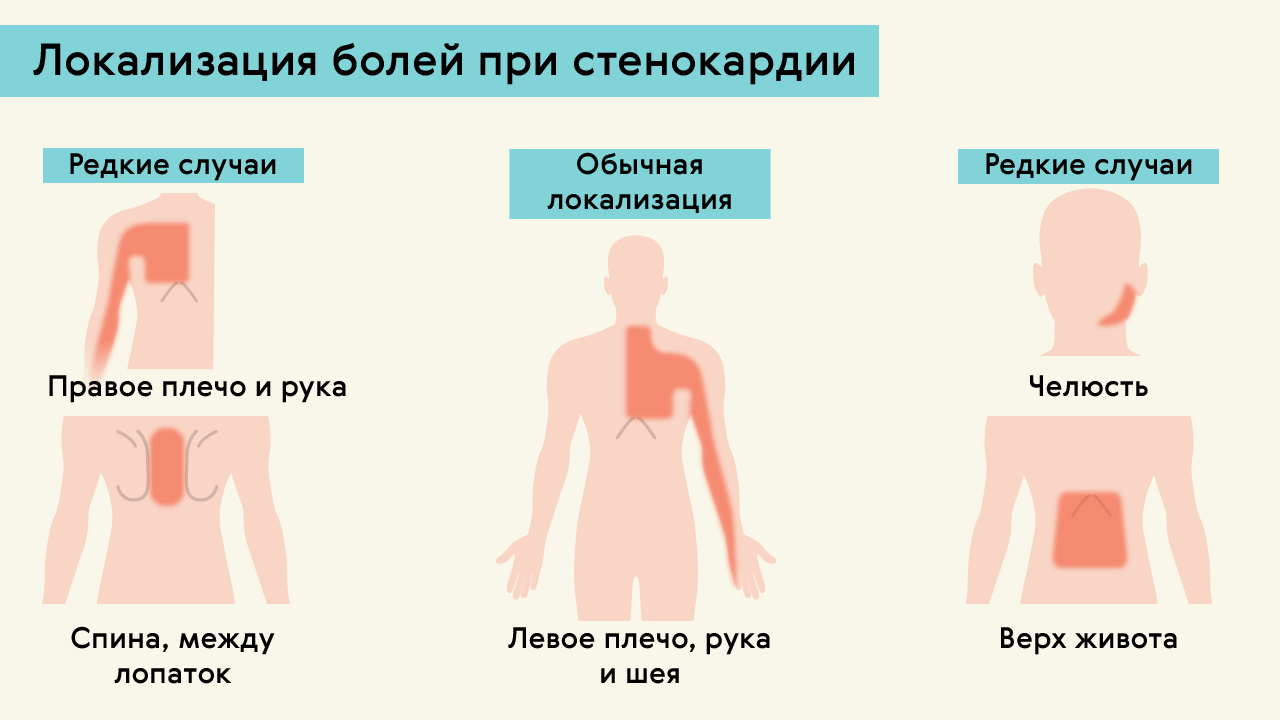
Где чаще всего ощущается боль:
- за грудиной;
- слева от грудной клетки;
- с правой стороны от края грудины;
- в эпигастральной области.
Осмотр пациента показывает состояние кожных покровов:
- кожа бледная;
- влажная;
- синюшность губ, ушей, носа, ногтевых пластин;
- повышение ЧД (частоты дыхания);
- повышение ЧСС до 100 ударов.
Для такого заболевания, как инфаркт миокарда, болевые ощущения в основном носят волнообразный характер. Они постепенно усиливаются, могут быть нестерпимыми. Средняя продолжительность болевого синдрома – не менее получаса, а иногда до нескольких суток.
У некоторых пациентов, в период интенсивного приступа и возбуждения возможны зрительные и слуховые галлюцинации. Редкие клинические случаи могут сопровождаться не очень интенсивной болью либо она вообще отсутствует.
Острый период – очаг некроза полностью сформирован, боль становится меньше или совсем исчезает. Артериальное давление постепенно снижается, ЧСС остается учащенной.
Подострый период – боль постепенно отступает и уже не беспокоит больного, состояние стабилизируется, восстанавливается температура тела. Остальные симптомы недостаточности не ярко выражены, нормализуется ЧСС, артериальное давление.
Период после инфаркта (постинфарктный) – основные клинические проявления болезни отсутствуют, лабораторные анализы крови и инструментальная диагностика не показывает значимых отклонений.
Как проводится диагностика
Достоверный диагноз ставится на основе клинической картины, данных лабораторных анализов, электрокардиографии. В большинстве случаев, выявление инфаркта не представляет трудностей.
Если у пациента есть подозрение на данную патологию, важно, как можно скорее провести ЭКГ. По возможности, сравниваются данные до приступа и непосредственно в сам момент. В условиях стационара целесообразно проводить мониторирование по Холтеру, которое покажет полную клиническую картину.
В список лабораторных исследований входят:
- общеклинический анализ крови, который показывает лейкоцитоз со сдвигом влево;
- биохимия крови – основными маркерами являются изменение концентрации КФК, ЛДГ, АСАТ, миоглобина.
Дополнительно, эхокардиография помогает определить осложнения острой формы инфаркта, образование тромбоза в полостях и других нарушений.
Лечение заболевания
Успех лечения зависит от оперативности бригады скорой помощи и скорости доставки больного в отделение. Существуют этапы оказания неотложной помощи:
- транспортировка пациента в больницу (стационар);
- специализированное лечение в кардиологии;
- санаторный этап реабилитации;
- лечение в амбулаторных условиях.
Особенно важен догоспитальный этап, когда решаются следующие задачи:
- постановка синдромного диагноза на основании первичных симптомов;
- прием таблетки нитроглицерина с аспирином или нитроспрея;
- обезболивание НПВС;
- необходимо снять острую сердечную недостаточность;
- выведение пациента из состояния кардиогенного шока;
- если констатируется клиническая смерть – проводятся реанимационные мероприятия;
- экстренная транспортировка пациента в стационар.
Список препаратов:
Пропранолол
Альтеплаза