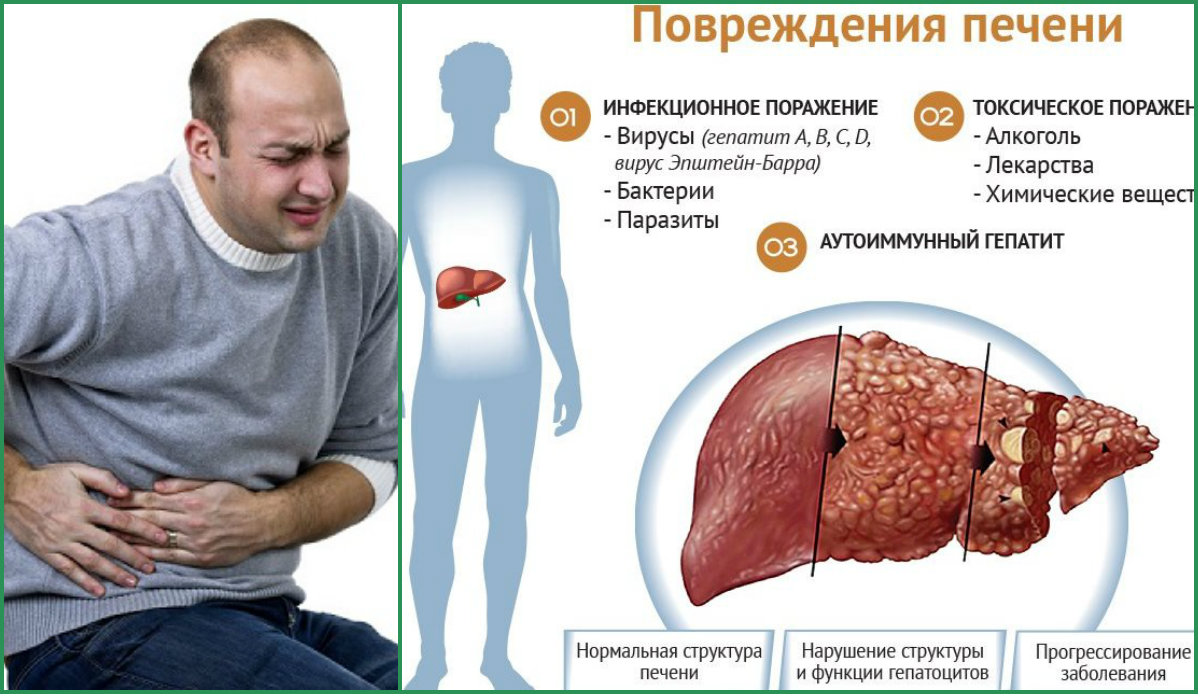
Относится к хроническим воспалительным заболеваниям печени, которое вызывается нарушением иммунной системы, в результате она начинает атаковать клетки печени - гепатоциты.
Это приводит к постепенному разрушению органа и нарушению его функций, таких как выработка гормонов, очистка крови и секреция желчи.
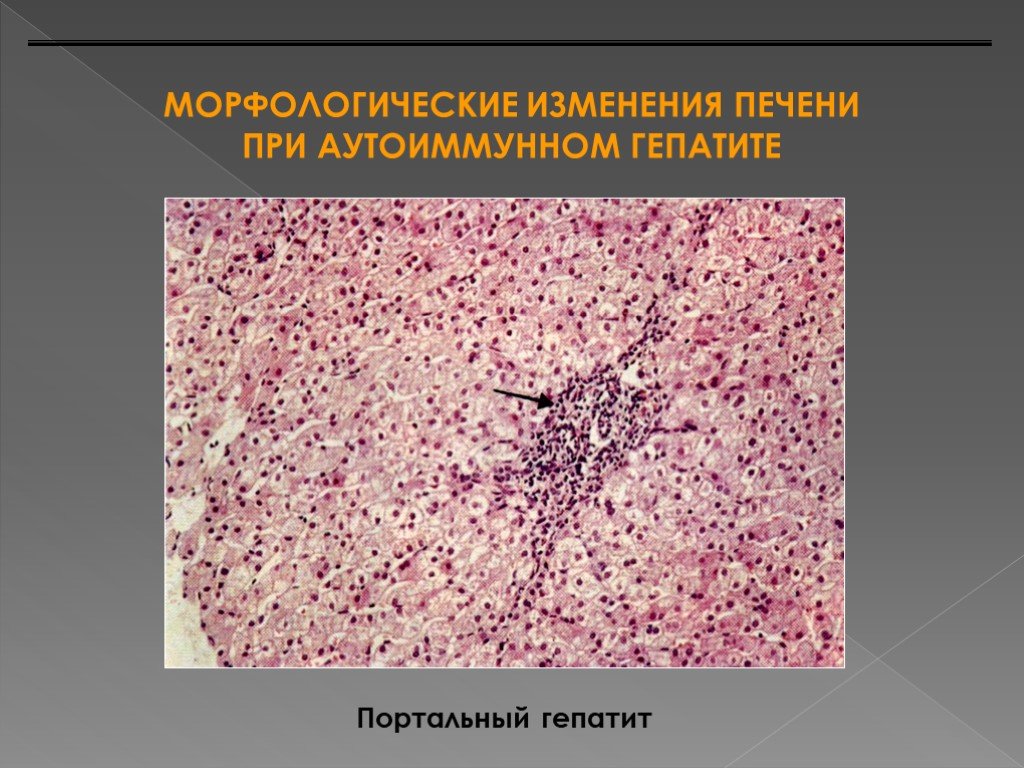
Аутоиммунный гепатит может возникнуть в любом возрасте, но чаще он диагностируется у женщин от 15 до 40 лет. Его точные причины неизвестны, но считается, что влияние оказывают генетические и внешние факторы.
Симптомы АГ могут включать:
- усталость;
- желтушность кожи и глаз;
- боль в правой верхней части живота;
- потерю веса;
- зуд на коже;
- повышенную чувствительность к алкоголю и лекарствам.
Диагноз устанавливается на основе медицинского обследования, анализов крови и биопсии печени. Лечение включает в себя прием иммунодепрессантов, которые снижают активность иммунной системы и препятствуют ее атакам на гепатоциты. В тяжелых случаях может потребоваться трансплантация печени.
Таким образом, аутоиммунный гепатит - серьезное заболевание, которое требует продолжительного лечения и мониторинга со стороны врачей. Раннее обращение за медицинской помощью может помочь предотвратить развитие осложнений и сохранить здоровье печени.
Причины возникновения
За последнее время, заболевание встречается все чаще и протекает тяжелее. У взрослых, выявляют 1 случай на 100 тысяч населения, а у детей в 2 раза меньше. Отмечается, что заболеваемость ниже в азиатских странах.
Известно, что женский пол больше подвержен болезни, чем мужской, а риск заболеть не зависит от возраста. До сих пор врачи не могут определить единый механизм, который вызывает этот вид гепатита, но у него есть сильная зависимость от генетических факторов.
У людей, имеющих генетические маркеры, риск развития аутоиммунного гепатита выше. Например, пациенты с геном HLA-DR3 или HLA-DR4, риск развития АГ в 5-10 раз выше, чем у тех, кто не имеет этих генов. Это связано с тем, что данные гены кодируют белки, участвующие в регуляции иммунной системы.
Некоторые исследования показывают связь между АГ и некоторыми инфекциями. Например, гепатит С может повысить риск развития аутоиммунного гепатита. Также существуют данные о связи между заболеванием и вирусами Эпштейна-Барра и цитомегаловирусом.
Некоторые лекарственные препараты, такие как:
- Метилдопа;
- Миноксидил;
- Нитрофурантоин;
- Изониазид и другие, могут вызвать развитие заболевания у групп пациентов.
Кроме того, влияют и экологические факторы, такие как загрязнение окружающей среды и пищевые добавки. Они могут повышать риск развития аутоиммунного гепатита.
Как мы уже сказали, все причины патологии неизвестны, но считается, что она является результатом взаимодействия генетических и внешних факторов среды.
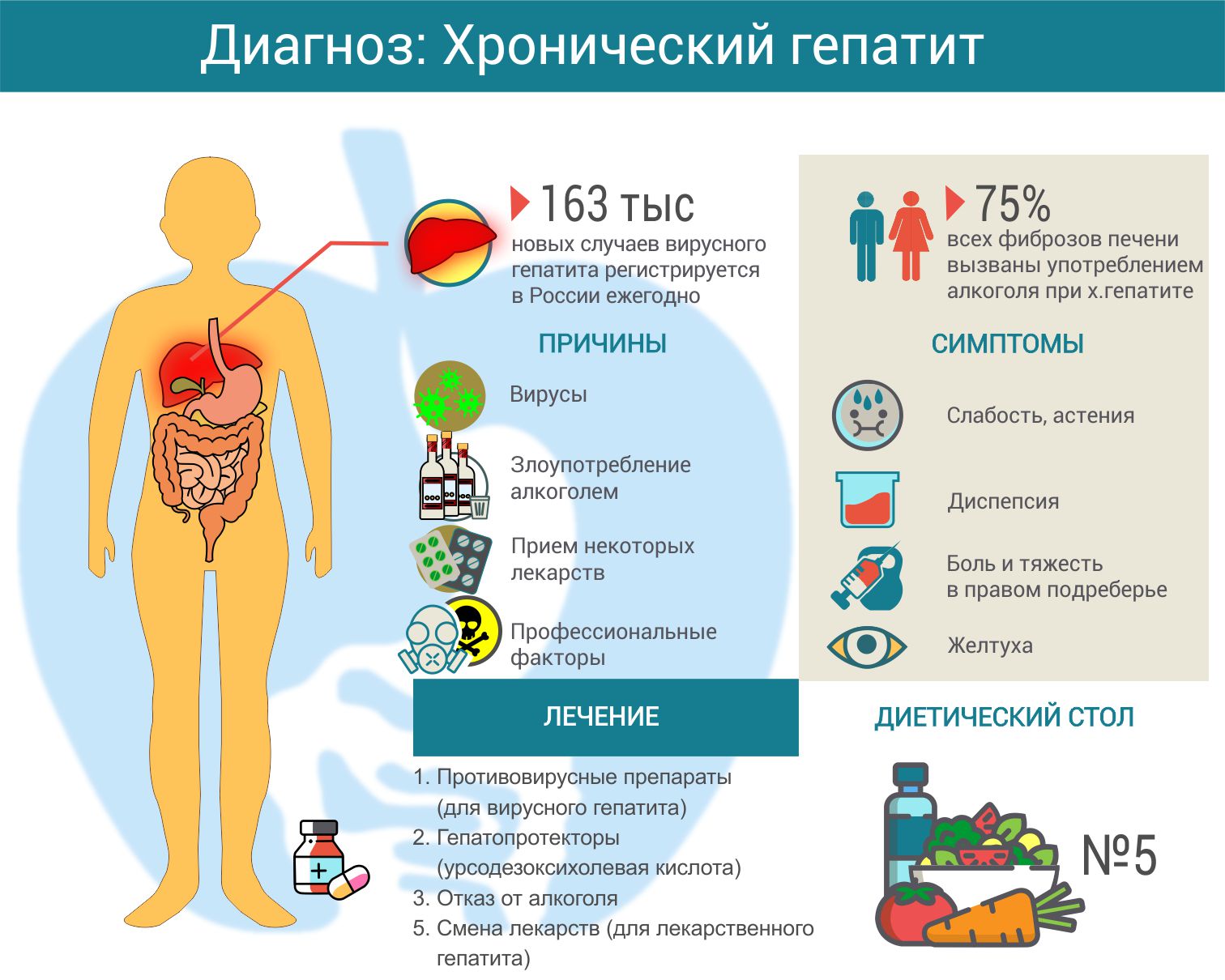
Классификация
Существует несколько классификационных систем, но распространена классификация, предложенная Международной Группой по Изучению Аутоиммунного Гепатита (International Autoimmune Hepatitis Group, IAIHG) в 1993 году и пересмотренная в 1999 году.
Согласно этой классификации, аутоиммунный гепатит подразделяется на три типа:
- тип 1;
- тип 2;
- тип 3.
1 тип – распространен и составляет около 80% всех случаев. Он характеризуется наличием антигладкомышечных антител (SMA). Этот тип АГ часто ассоциируется с другими аутоиммунными заболеваниями, такими как красная волчанка, ревматоидный артрит и диабет.
2 тип - 10-15% всех случаев АГ. Он характеризуется наличием антител к микросомальному антигену печени типа 1 (LKM-1). Этот тип АГ чаще встречается у детей и подростков.
3 тип - 5-10% всех случаев АГ. В данном случае, в организме образуются антитела к антигенам анти-SLA и анти-LP. Нередко при этом типе выявляется ревматоидный фактор и антигенам печеночной мембраны.
Важно отметить, что классификация АГ может быть сложной и требует разработки отдельного курса терапии для пациента. Кроме того, разделение не всегда точное, поскольку у некоторых пациентов могут быть признаки нескольких типов гепатита.
Симптомы заболевания
Симптомы АГ могут иметь разную окраску и не всегда специфические для этого заболевания. Некоторые из них могут включать:
- усталость и слабость;
- боль в правом верхней части живота;
- желтуха (пожелтение кожи и белков глаз);
- потеря аппетита и веса;
- повышенная чувствительность к алкоголю или лекарствам;
- боль и дискомфорт в суставах;
- повышение температуры тела.
Часто, АГ начинается резко и в большинстве проявлений похож на острую форму гепатита. Сначала, симптомы включают выраженную слабость, отсутствие аппетита, пожелтение кожи и слизистых оболочек, потемнение мочи. Затем, по мере прогрессирования, клиника становится развернутой.
Реже начало заболевания постепенное. В данном случае преобладают астеновегетативные расстройства, недомогание, тяжесть и боли в правом подреберье, желтуха.
Часть пациентов переносят АГ вместе с лихорадкой и внепеченочными проявлениями. Если вы заметили у себя подобные симптомы, обратитесь к врачу.
Диагностика АГ включает в себя иммунологические, клинические и гистологические исследования, такие как анализы крови на антитела, ультразвуковое исследование печени и биопсия печени.
Важно заметить, что АГ - хроническое заболевание, и лечение может потребоваться на протяжении всей жизни. Регулярные консультации с врачом и соблюдение рекомендаций по образу жизни могут помочь управлять симптомами и предотвратить осложнения.
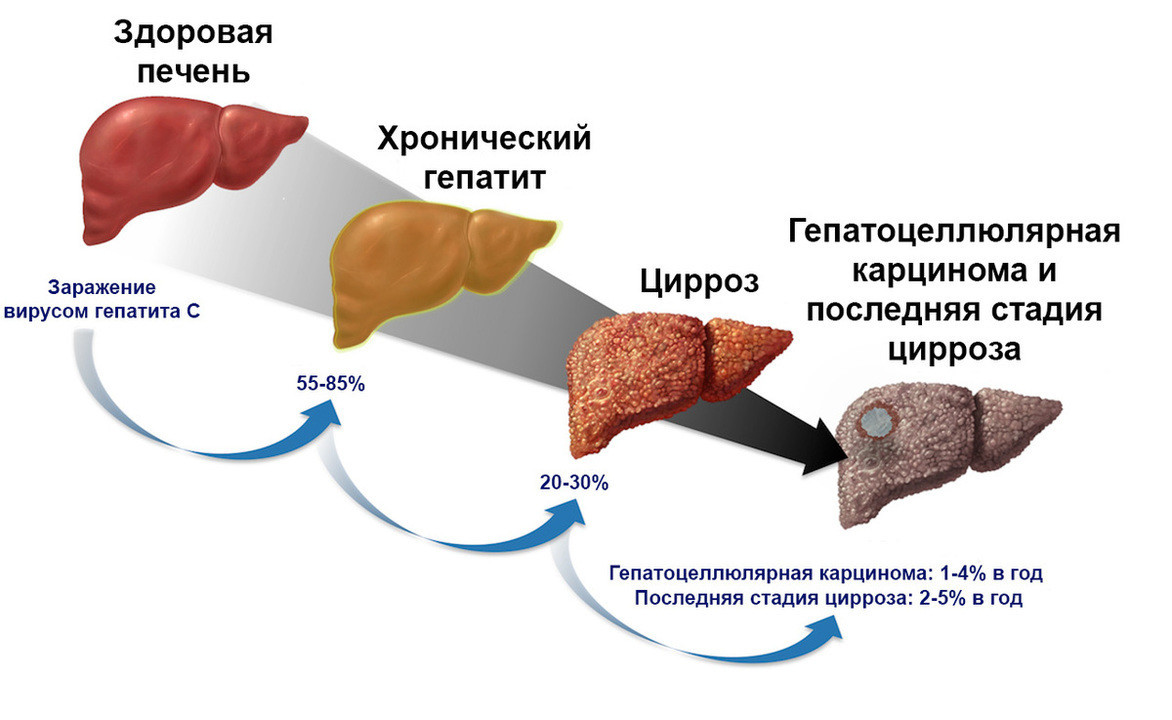
Возможные осложнения
АГ может привести к осложнениям, которые могут повлиять на качество жизни пациента и даже стать угрозой для его жизни. Некоторые из этих осложнений могут включать:
- цирроз печени - хроническое повреждение органа, которое приводит к замене здоровой ткани на соединительную, с последующими тяжелыми нарушениями функций;
- портальная гипертензия - цирроз печени может привести к увеличению давления в системе воротной вены и варикозному расширению вен желудка, пищевода. Это состояние опасно кровотечениями внутренних органов, а также нарушениями функций печени;
- гепатоцеллюлярная карцинома - повреждение печени может спровоцировать развитие рака печени, который приводит к летальному исходу.
- инфекции - нарушение функции печени при АГ может привести к развитию инфекционных заболеваний, таких как гепатит В и С;
Важно отметить, что раннее обращение к врачу и своевременное лечение могут помочь предотвратить развитие этих осложнений. Регулярные консультации с врачом и соблюдение рекомендаций по образу жизни могут помочь управлять симптомами.
Как диагностировать
Диагностика АГ может быть сложной, так как симптомы неспецифичны и похожи на другие заболевания печени. Однако для уточнения диагноза и дифференцировку заболевания, требуется расширенная диагностика с применением серологических, биохимических и гистологических анализов.
Может потребоваться сдача:
- крови на антитела – (ANA, ASMA, LKM, SLA/LP, ASGPR);
- кровь на определение уровня ферментов печени – АЛТ и АСТ;
- УЗИ органа, которое уточняет размер, контуры, структуру, эхогенность;
- биопсия – для подтверждения диагноза и оценки степени повреждения органа;
- компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) - необходима для оценки степени повреждения печени и выявления осложнений.
Стоит отдельно сказать о диагностике печени аппаратом Фиброскан, который помогает измерить плотность тканей органа. С его помощью можно сузить подозрения на АГ и определить степень повреждений.
Лечение
Терапия АГ направлена на снижение степени воспалительного процесса и защиту печени от дальнейшего повреждения. В основу медикаментозной терапии входят:
- глюкокортикостероиды (гормональные препараты), такие как Преднизолон. С их помощью можно снизить активность иммунной системы и уменьшить воспаление;
- иммунодепрессанты, такие как Азатиоприн и Микофенолат мофетил, которые также снижают работу иммунитета и помогают предотвратить дальнейшее повреждение печени.
В тяжелых ситуациях, когда лечение не дает эффекта, может потребоваться трансплантация печени, если заболевание прогрессирует и приводит к циррозу или острой печеночной недостаточности.
Следует отметить, что лечение АГ должно проводиться под наблюдением врача, так как глюкокортикостероиды и иммунодепрессанты имеют серьезные побочные эффекты, повышают риск инфекций, провоцируют остеопороз, артериальную гипертензию и сахарный диабет.
Кроме того, важно следить за образом жизни, чтобы снизить влияние повреждающих факторов на орган. Режим включает в себя отказ от алкоголя и курения, приема конкретных лекарств, а также нормализацию питания и двигательной активности.
При своевременном обращении к врачу, лечение гепатита может показать результат и поможет предотвратить дальнейшее повреждения тканей органа.
Список препаратов:
Микофенолат мофетил
Урсодезоксихолевая кислота
Гепатосол
Гепавизим