Воспалительное заболевание, которое характеризуется образованием тромба в венах нижних конечностей. Возникает при наличии предрасполагающих факторов:
- наследственной склонности;
- ожирении;
- сидячем образе жизни;
- сахарного диабета;
- онкологических заболеваний.
Известно, что частота развития заболевания также зависит от определенных условий. У пожилых людей патология наблюдается чаще в сравнении с молодыми. Есть отличия и по половому признаку. Женщины страдают болезнью в два раза чаще.
Исследования показали, что в развитии тромбофлебита не последнюю роль играет такая патология, как тромбофилия. Она связана с формированием сосудистых тромбозов, которые часто рецидивируют. Кроме того, одна из причин – дефект в свертывании крови.
Также, врачи связывают развитие тромбофлебита с последствиями варикозной болезни. Около 60% пациентов, страдающих тромбофлебитом, имеют в анамнезе варикоз. Посттравматическая форма может развиться в результате продолжительного введения медикаментозных средств внутривенно.
По данным Всемирной организации здравоохранения, годовая статистика тромбофлебита составляет около 1-2 случаев на 1000 человек. Однако точные цифры могут отличаться в зависимости от региона и группы населения.
Опасность заболевания заключается в риске распространения на вены нижних конечностей, которые расположены глубоко. Это в свою очередь может привести к тромбоэмболии легочной артерии (ТЭЛА). Чтобы вовремя диагностировать тромбофлебит, врач учитывает характерные симптомы, назначает УЗДГ вен, реовазиографию.
В качестве лечения применяют консервативные и хирургические методы. Лекарственные препараты помогут предупредить увеличение тромба и ускорить его рассасывание. Хирургическая операция показана для удаления тромботических масс и пораженного сосуда.
Причины развития
Тромбофлебит — это состояние, при котором образуются тромбы в венах, что приводит к воспалению стенок сосудов. Это может произойти ввиду различных причин, включая:
- нарушение кровоснабжения нижних конечностей. Если кровоток затруднен, это может привести к образованию тромбов. Причиной может стать продолжительная статическая поза, например, после перелета или госпитализации;
- повреждение венозных стенок. Если стенки вен повреждаются, это может вызвать образование тромбов. Результатом может быть травма, хирургическое вмешательство или инъекции;
- гормональные изменения. У женщин риск тромбофлебита может возрастать во время беременности, после родов или при использовании гормональных контрацептивов;
- наследственная предрасположенность. Некоторые люди могут иметь наследственную предрасположенность к образованию тромбов;
- избыточный вес. Ожирение может увеличить риск развития заболевания;
- вредные привычки – табакокурение и алкоголь повышают риск образования тромбов в нижних конечностях;
- онкологические заболевания также повышают риск развития тромбофлебита;
- заболевания аутоиммунного характера, такие как красная волчанка, ревматоидный артрит;
- прием некоторых медикаментов. В данную группу относятся гормональные препараты, лекарства для химиотерапии;
- сопутствующие патологии, которые могут повысить риск развития тромбофлебита. Сюда относятся сахарный диабет, артериальная гипертензия, ишемическая болезнь сердца.
В целом, тромбофлебит может возникнуть из-за различных причин, и риск его развития может быть снижен путем предотвращения, лечения заболевания или изменения образа жизни.
Классификация
Заболевание классифицируется по месту возникновения тромба и степени его распространения. В зависимости от этого выделяют следующие типы:
- Поверхностный - образование тромба происходит в поверхностных венах, которые находятся близко к коже. Это происходит в ногах, но может возникнуть и в других частях тела.
- Глубокий - образование тромба происходит в венах, которые находятся в толще мышечных волокон. Это опасный тип тромбофлебита, который может привести к осложнениям, таким как легочная эмболия.
- Мигрирующий - тромбы образуются в разных частях тела и могут перемещаться по кровеносной системе.
- Рецидивирующий - повторное образование тромба в том же месте после лечения.
Степень распространения тромба может быть оценена по классификации, которая описывает три признака: отек, боль и изменение цвета кожи. В зависимости от количества признаков тромбофлебит классифицируется как:
- Класс I - отсутствие признаков.
- Класс II - наличие одного признака.
- Класс III - наличие двух или трех признаков.
Механизм развития
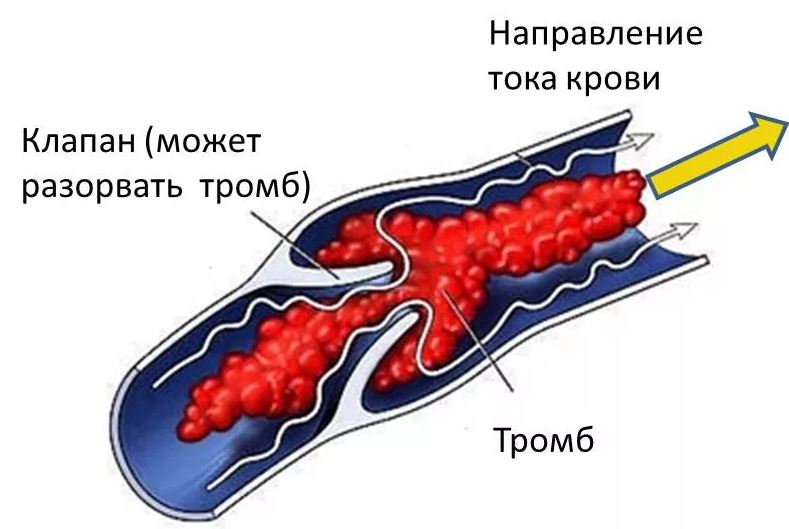
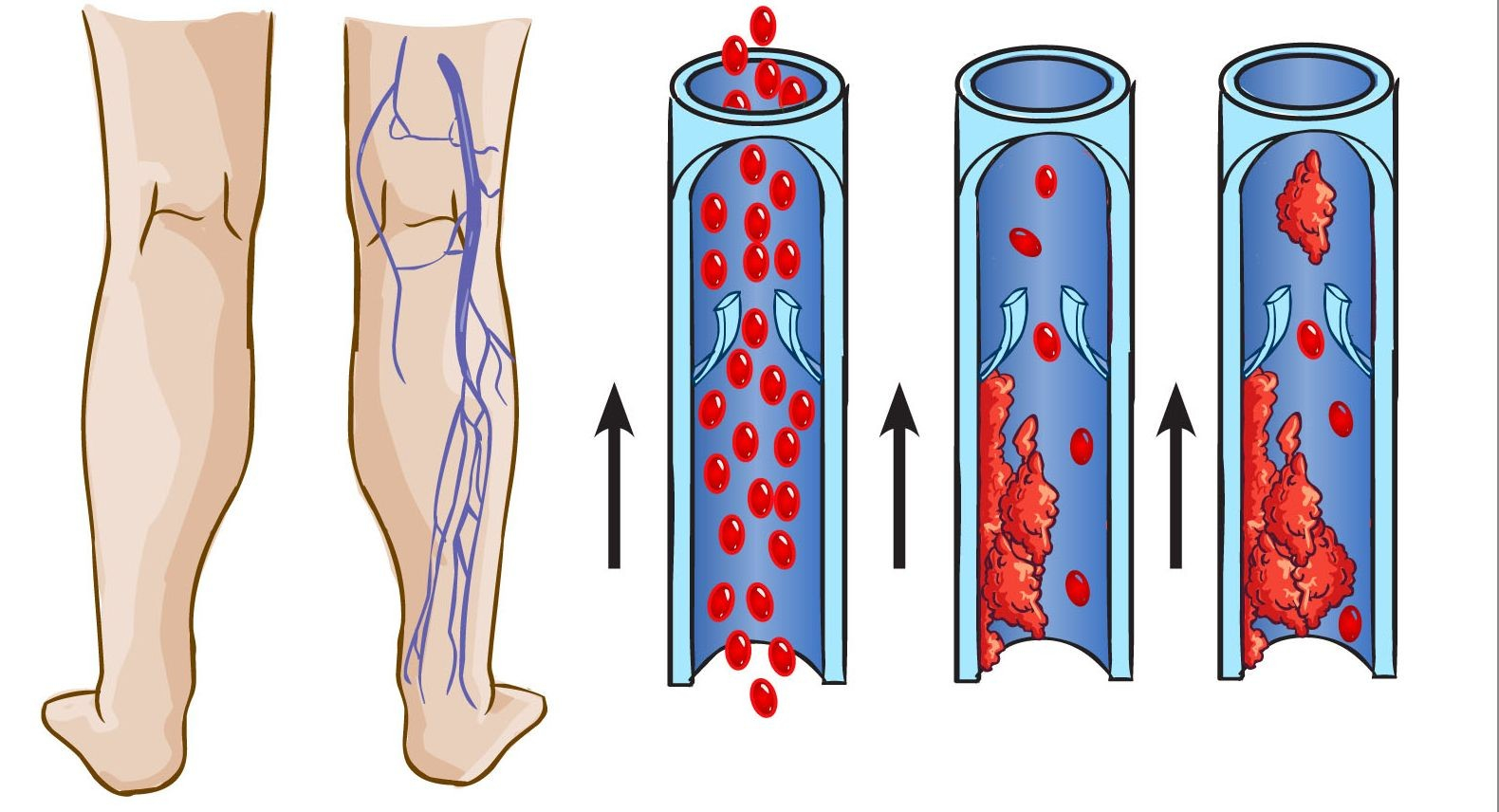
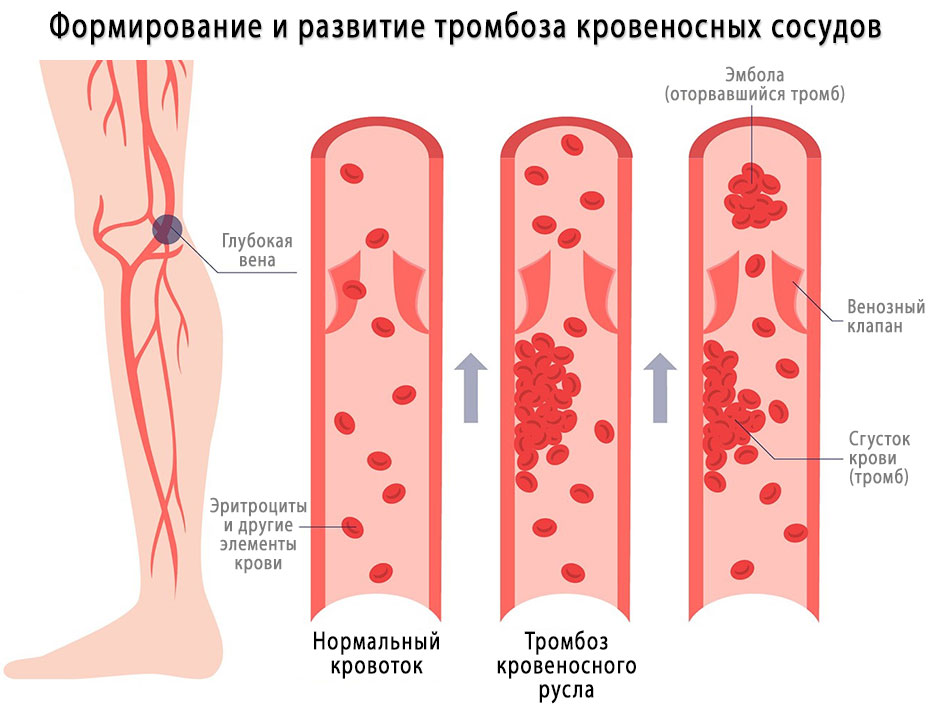
Образование тромбов относится к защитно-приспособительной реакции организма человека, при которой вырабатываются специальные факторы свертывания. Они направлены на остановку кровотечения, в результате чего образуется тромб.
Когда нарушается целостность внутренней стенки сосуда, начинается местное воспаление. В этой зоне образуется сгусток лейкоцитов, а затем тромбоцитов, образуется тромб. Наблюдаются компоненты «триады Вирхова»:
- повреждается внутренняя поверхность сосуда в результате травмы или воспалительной реакции;
- нарушается свертываемость крови;
- ухудшается скорость венозного кровотока.
То есть, пусковым механизмом развития болезни является нарушение гомеостаза внутри сосуда.
Симптомы и проявления
Как мы определили, тромбофлебит – это заболевание, которое развивается из-за образования воспалительного процесса внутри вены и последующего образования тромба. Патология может начаться в любой части тела, но чаще всего возникает в нижних конечностях.
Симптомы выражаются:
- болью в области пораженной вены. Это может быть ощущение тяжести, давления или пульсации. Дискомфорт может усиливаться при движении или при нагрузке на опорную ногу;
- отеком и нарушение лимфообращения. Область вокруг пораженной вены может быть отечной и болезненной;
- покраснением и раздражением. Кожа вокруг пораженной вены может быть красной и горячей на ощупь.
Если не предпринимается никаких действий по лечению болезни и профилактике тромбоза, тромб может отслоиться и переместиться по кровеносной системе, что приведет к тромбоэмболии легких. Это серьезное осложнение, которое может вызвать остановку сердца и дыхания.
Риск развития патологии увеличивается при наличии следующих факторов:
- наследственная предрасположенность;
- продолжительная однообразная поза;
- избыточный вес;
- период вынашивания ребенка и послеродовой период;
- опухолевые состояния или инфекции;
- хронические заболевания, такие как диабет или артрит;
- прием определенных лекарств, таких как контрацептивы или гормональная терапия.
Если у вас появляются симптомы тромбофлебита, необходимо обратиться к врачу для диагностики и лечения. В большинстве случаев болезнь лечится медикаментозно, но в некоторых случаях может потребоваться хирургическое вмешательство.
Диагностика
Для достоверной постановки диагноза, важна комплексная диагностика, позволяющая определить степень и симптомы патологии, разработать лечение.
Методы диагностики:
- УЗИ (ультразвуковое исследование) – это неинвазивный метод, который позволяет визуализировать кровеносные сосуды и определить наличие тромба. Проводится с помощью специального датчика, который излучает звуковые волны и передает изображение внутренних органов и тканей;
- Дуплексное сканирование – это метод, который сочетает УЗИ и допплерографию. Позволяет измерять скорость кровотока и определять наличие препятствий в кровеносных сосудах. Дуплексное сканирование является более точным методом диагностики сосудистых патологий;
- Компьютерная томография (КТ) – это метод, который позволяет получить трехмерное изображение внутренних органов и тканей. Проводится с помощью рентгеновского аппарата и специального компьютерного программного обеспечения;
- Магнитно-резонансная томография (МРТ) – это метод, который позволяет получить изображение внутренних органов и тканей с помощью магнитного поля и радиоволн. МРТ является более точным методом диагностики тромбофлебита, чем КТ;
- Флебография – это инвазивный метод, который проводится с помощью введения контрастного вещества в вену. Контрастное вещество позволяет визуализировать кровеносный сосуд и определить наличие тромба.
Лечение и профилактика
Терапия заболевания зависит от местоположения тромба, его размера и степени развития. Цель терапии – предотвратить развитие осложнений и предупредить повторное образование тромба.
- Медикаментозное лечение – включает в себя применение антикоагулянтов (препараты, которые уменьшают свертываемость крови) и тромболитических средств (разрушают тромб). Применение этих лекарств должно осуществляться только под наблюдением врача.
В практике лечения различают два вида антикоагулянтов – прямого и непрямого действия. Первые способствуют снижению активности белка тромбина в крови, а вторые, препятствуют образованию протромбина в тканях печени.
Популярные препараты – Анфиба, Клексан, Ловенокс, Фрагмина, которые принимаются курсом под наблюдением врача. - Компрессионная терапия – включает в себя использование компрессионных гольфов, бандажей или повязок для уменьшения отека и улучшения кровотока. В дополнение, назначаются венотонизирующие средства, такие как Детралекс, Венарус и другие.
- Хирургическое лечение – может быть необходимо в случаях, когда тромб находится в опасном месте или не поддается медикаментозному лечению. Оперативное вмешательство может включать в себя удаление тромба или создание дополнительного кровотока.
- Изменение образа жизни – включает в себя отказ от курения, уменьшение потребления алкоголя, контроль веса и увеличение физической активности.
- Лечение с помощью лазера. Современные данные показывают, что лазерная коагуляция подходит для разных клинических случаев тромбофлебита. Лечение не требует общего наркоза и является малоинвазивным методом.
Важно помнить, что лечение тромбофлебита должно проводиться только под наблюдением врача. Самолечение может привести к серьезным осложнениям и угрожать жизни пациента.
Для профилактики тромбофлебита рекомендуется:
- поддерживать активный образ жизни, включая регулярные физические упражнения;
- избегать продолжительного нахождения в одной позе;
- носить компрессионные чулки или гольфы для улучшения кровообращения в нижних конечностях;
- избегать курения и не злоупотреблять алкоголем;
- следить за своим весом и правильно питаться;
- при наличии других заболеваний, таких как сахарный диабет или гипертония, следить за их контролем и лечением;
- при продолжительных перелетах или поездках на автомобиле регулярно делать упражнения для ног, не допуская венозного застоя;
- при наличии наследственной предрасположенности регулярно проходить медицинские обследования.
Какие могут быть осложнения
Если заболевание запущено и продолжительное время не лечится, то могут возникнуть следующие осложнения:
- Эмболия – отрыв тромба, который может привести к закупорке сосудов в других частях тела, например, в легких или мозге.
- Флегмона – гнойное воспаление тканей, которое может возникнуть при распространении инфекции из-за нарушения кровообращения.
- Тромбоэмболия легочной артерии – закупорка легочной артерии тромбом, что может привести к острой недостаточности кровообращения и сердечной недостаточности.
- Посттромботический синдром – возникает из-за нарушения кровотока в венах и может привести к болезненности, отекам и язвам на коже.
Чем раньше будет начато лечение, тем меньше вероятность развития осложнений.
Список препаратов:
Дальтепарин
Фрагмина
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.